
Valladolid
El Clínico aplica bajo una sola anestesia dos tratamientos de vasos cerebrales malformadosSecciones
Servicios
Destacamos


Valladolid
El Clínico aplica bajo una sola anestesia dos tratamientos de vasos cerebrales malformadosEl Hospital Clínico se ha situado en vanguardia en el tratamiento de las malformaciones arteriovenosas cerebrales. El complejo asistencial de la zona Este de Valladolid ha implantado un nuevo protocolo de resolución de estos, no demasiado frecuentes pero sí graves, problemas de salud que ... ejecuta en el mismo día los dos tratamientos habituales para estos casos. No solo en la misma jornada, sino bajo la misma anestesia implanta el tratamiento combinado frente al convencional que separaba, durante varios días, las dos intervenciones.
Es este un problema «congénito e infrecuente; pero complicado que exige la intervención de todo un equipo multidisciplinar, con tratamientos complejos y una importante infraestructura que implica tanto a Neurocirugía como a Neurorradiología Intervencionista», explica el doctor Mario Martínez-Galdámez, de esta última unidad.
Las arterias llevan la sangre oxigenada desde el corazón hasta el cerebro. Las venas transportan la sangre sin oxígeno de nuevo a los pulmones y al corazón. Una malformación arteriovenosa cerebral altera este proceso vital con consecuencias, antes o después, graves. Para tratar esta maraña de vasos, hay que taponarla y, a veces, eliminarla. «Hay dos tratamientos clásicos».
Por un lado, la embolización que es un procedimiento para tratar vasos sanguíneos anormales en el cerebro (y otras partes del cuerpo) que «consiste en introducir un catéter desde el brazo o la ingle hasta llegar al punto donde están estos vasos sanguíneos en el cerebro y, de esta forma, le inyectamos como un 'pegamento' para taponar este conglomerado anómalo. La embolización tapona y evita que sangre; pero no siempre es un tratamiento definitivo, no siempre se logra un sellado perfecto. Hay un importante porcentaje que necesita un segundo proceso, una cirugía abierta para eliminar todo este grupo de vasos sanguíneos. Abrir, la cabeza, y extirparlo. Y aquí es donde entra el equipo de Neurocirugía, explica el jefe de este servicio, el doctor Carlos A. Rodríguez Arias. Con la suma de los dos tratamientos «el problema queda definitivamente resuelto, a los ocho o diez días se le da el alta al paciente y luego hay controles a los tres, seis meses y al año y luego se puede olvidar de por vida. Se ha eliminado. Ni siquiera necesitan medicación. Y sin problemas, salvo que ya los hubiera ocasionado de forma previa, antes, una hemorragia interna afectando al habla o al movimiento lo que requeríría rehabilitación. Como en un ictus», explica este neurocirujano.

Son dos técnicas que dependen de dos departamentos diferentes, dos especialidades e, incluso, dos espacios físicos independientes. El 'pegamento' se coloca en la Sala de Hemodinámica. Con la ayuda de un angiógrafo de diagnóstico, un sistema digital que permite sustraer las estructuras que no son de interés para dejar visibles los vasos sanguíneos, se realiza «un estudio de arterias y venas cerebrales para planificar el tratamiento en un comité neurovascular de expertos con neurocirujanos y neurointervencionistas que deciden la terapia a seguir en base a eficacia y seguridad. Puede haber casos que se deciden desde el principio sin embolización, es algo que se valora, si el beneficio-riesgo está desequilibrado. O ni uno ni otro y se opta por la radiocirugía».
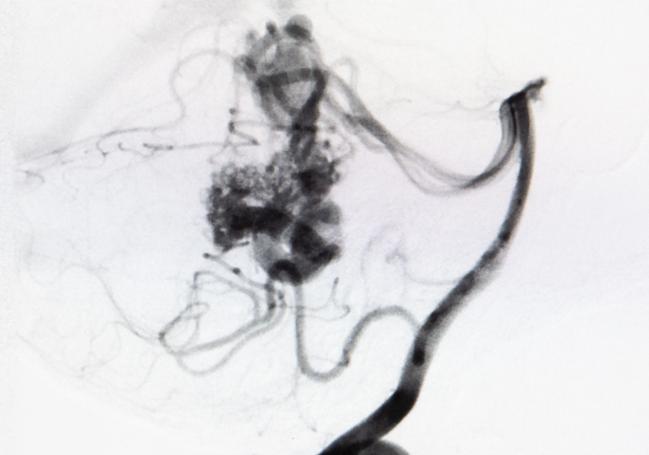
La gran novedad, explican ambos especialistas, es que cuando se requieren ambos tratamientos, primero el sellado por cateterismo y luego la cirugía abierta con una craneotomía, ya no se realizan con días separados sino que el paciente no llega a despertar entre uno y otro proceso. Es trasladado dormido. Bajo la misma anestesia se practica la embolización endovascular y la intervención quirúrgica. Lo primero en la Sala de Hemodiámica y la operación, en el bloque quirúrgico. Cuando el paciente despierta ya está solucionado todo. Menos estrés para el afectado – «es un proceso muy delicado, con meses, tres o cuatro, de tratamiento, ahora lo acortamos mucho»– y para su familia, menos complicaciones, menos incluso gasto sanitario porque es más corto el ingreso, es uno en vez de dos. Eso sí, implica a un equipo enorme de ambas unidades, unos 20 profesionales, entre neurointervencionistas, cirujanos, anestesistas, enfermeros y hasta celadores. Dos espacios, una anestesia y cada proceso aunque varía se mueve entre tres y unas cinco horas el primero y unas cuatro o cinco más el segundo. Eso sí.
Noticia relacionada
Ana Santiago
Esta forma de resolver tales malformaciones «ya se realiza en muchos centros, lo hacen en EEUU. Se inicia con el taponamiento, se seca lo más posible y se completa con la cirugía para quitarlo entero», repasan estos especialistas. El Clínico ya ha tratado así con éxito a sus tres primeros pacientes –dos jóvenes pero mayores de edad– y la última hace algo más de un mes, una niña de nueve años que ya está en su casa, hace tiempo dada de alta. «Afortunadamente, los casos de niños son pocos, lo más normal es detectarlo entre los 20 y los 30 años. Este fue por fuertes celafelas. Aunque congénito no está demostrado que pueda ser hereditario; pero hay un porcentaje mayor de riesgo. No obstante, no hay prevención posible», aclara el doctor Martínez-Galdámez. Hasta ahora, el hospital que lleva más de quince años de experiencia en estos tratamientos ha atendido entre 15 y 20 casos al año de la forma tradiciona,l por lo que cabe esperar esta casuística con el nuevo tratamiento combinado. «Estos problemas aunque están desde el nacimiento, son congénitos, a veces no dan la cara y no intervenir tiene graves riesgos de hemorragias e, incluso, pueden provocar la muerte. Pueden dar síntomas a una edad infantil, que no es lo más habitual y hasta los 60 o 70 años; pero lo más normal es entorno a la treintena. Los síntomas son la epilepsia –convulsiones– o dolores fuertes de cabeza por el sangrado. En estos casos, un estudio de imagen permite localizar la causa; pero a veces es asintomático hasta que provoca un accidente cerebrovascular grave y con una mortalidad elevada«.
El tamaño de estos conglomerados es muy pequeño «en el último caso de menos de dos centímetros pero sus efectos muy graves y no puede retirarse por cateterismo. En general no crece con los años; aunque a veces recluta vasos y aumenta, pero no se lo habitual», añade Martínez-Galdámez.
Otro tratamiento, aunque no se aplica en estos casos, es la radiocirugía, una técnica basada en radiaciones ionizantes concentradas que permiten focalizar un punto muy concreto sin afectar a su entorno. «Son varias haces concentradas en un punto evitando el resto y, por lo tanto, evitando secuelas por su precisión y concentración en el punto que tratas. Es una técnica complementaria pero cada vez menos frecuente», explica el doctor Rodríguez Arias.
¿Ya eres suscriptor/a? Inicia sesión
Publicidad
Publicidad
Te puede interesar
Publicidad
Publicidad
Esta funcionalidad es exclusiva para suscriptores.
Reporta un error en esta noticia
Comentar es una ventaja exclusiva para suscriptores
¿Ya eres suscriptor?
Inicia sesiónNecesitas ser suscriptor para poder votar.