
Secciones
Servicios
Destacamos

Centrarse también en el paciente, no solo en su enfermedad. Ese es el objetivo que se persigue con la humanización de cuidados intensivos, un proyecto ... elaborado por la Comunidad de Madrid, en el que está implicado este servicio del Complejo Asistencial de Palencia. «Fomentamos que, aparte de la asistencia sanitaria de calidad, acercarnos a las preocupaciones que tienen los pacientes. Entonces lo que tenemos que evitar son los malos efectos de haber estado ingresado en una UVI. Cuando salen de una enfermedad crítica, pueden tener problemas físicos, psicológicos o de atención. Y hay cosas que nosotros podemos hacer desde que el paciente ingresa para prevenir lo que se llama el síndrome post-cuidados intensivos», explica la doctora Miriam Prieto González, jefa de Unidad del Servicio de Medicina Intensiva de Palencia.
Este síndrome, que se señala con las siglas PCIS, afecta entre un 30-50% de los pacientes y engloba secuelas físicas, cognitivas y psíquicas que impactan de forma negativa en su calidad de vida, cuyos factores de riesgo varían en función del área que se estudie. «Tratamos de prevenir el síndrome post-uci con una serie de medidas de humanización, de pautas que vamos controlando como despertar a los pacientes todos los días, movilización precoz, favorecer que esté más tiempo acompañándole el familiar...», afirma.
Desde el servicio se han ampliado las visitas de dos a tres veces al día (13, 17 y 21 horas). «El último turno está pensando para los familiares que tienen horario de trabajo de tarde y no pueden acudir antes», señala. El tiempo de la visita depende del estado de cada paciente, lo normal suele ser media hora, aunque se puede alargar si el enfermo está despierto. «Y si llega el momento en que el paciente va a fallecer, pues ampliamos el tiempo de las visitas y estamos más pendientes de las familias porque es necesario tener mucha sensibilidad», añade. Lo normal es que puedan entrar dos familiares en cada visita, pero en determinados momentos, si la situación lo requiere, puede haber más.
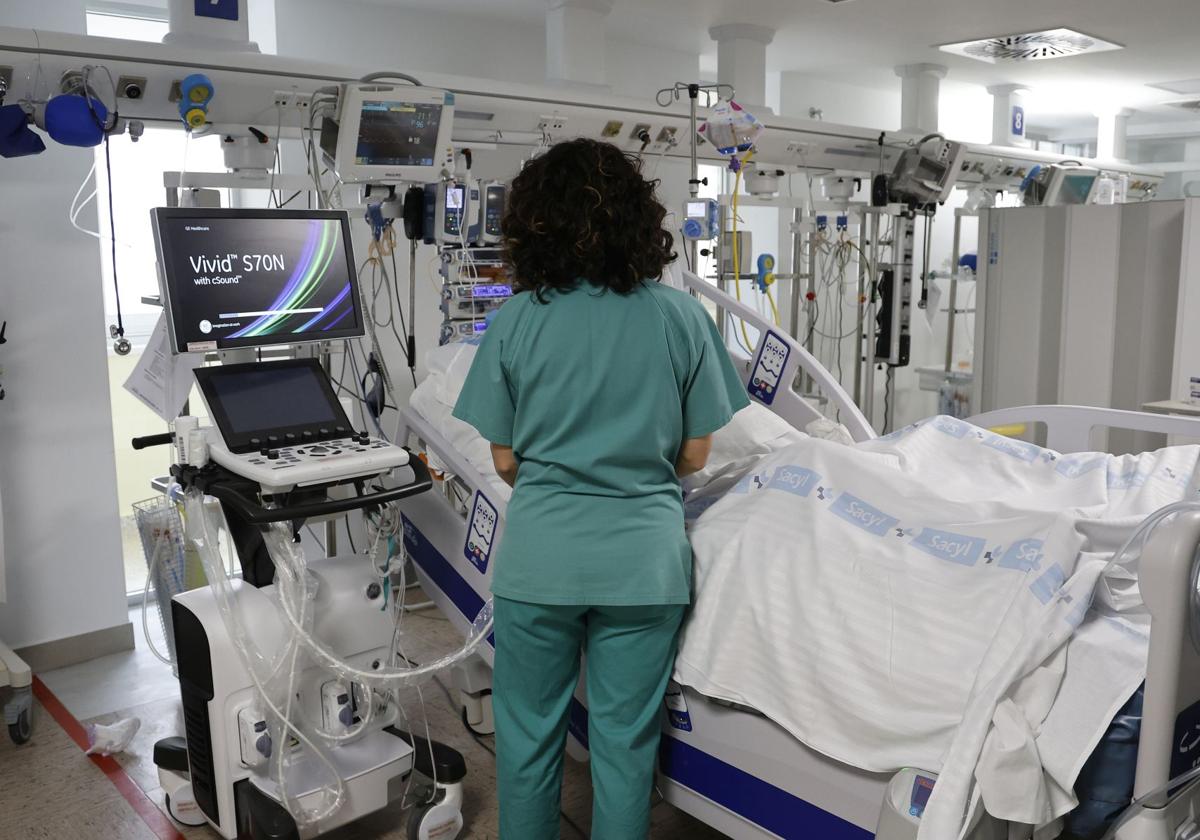
Las instalaciones de la UCI actual del Hospital Río Carrión no tienen ventanas, por lo que los enfermos no ven el sol y se pueden llegar a desorientar con respecto a las horas o los días. «Lo favorecemos con relojes, que tenemos puestos, y también si están con la tele, los móviles...», resume. Más allá de permitir teléfonos (para que tengan contacto todo el tiempo) y libros, cuentan además con alguna pantalla para que puedan ver la televisión y distraerse, ya que las jornadas son muy largas y monótonas.
Noticia relacionada
También se fomenta, aunque hasta el momento se ha podido hacer en contadas ocasiones, pasear a los pacientes que llevan mucho tiempo. «Sí que pueden levantarse e ir a sentarse al sillón. Y también hemos tenido algún paciente que veíamos que necesitaba salir, así que cuando están estables, los llevamos en silla de ruedas, con oxígeno y les sacamos a la puerta principal», afirma la doctora Miriam Prieto González. La UCI que se construirá en el nuevo bloque técnico del Complejo Asistencial contará con patio interior al que se pueda acceder para disponer de más zonas verdes, además de tener ventanas y luz natural.
Las quince camas de intensivos de las futuras instalaciones estarán todas en boxes individuales con más espacio interior y el material del propio paciente dentro de la estancia. «Es importante para su descanso y para impedir la propagación de gérmenes. Aunque tenemos unas medidas de higiene excepcionales, cuando un paciente está pegado a otro es difícil evitar el contagio. En las nuevas UCI podremos mejorar más, con mejor infraestructura», reconoce.
La UCI actual también cuenta con quince plazas, eso no va a variar, en las que trece están divididas en dos espacios, llamados polivalente y coronaria, y dos boxes cerrados en dos salas distintas. «Los dos independientes los usamos para pacientes que tienen que estar aislados por algún motivo, como una infección que pueda trasmitir al resto o un enfermo inmunodeprimido», explica.
En cuidados intensivos se trabaja mucho la fisioterapia precoz. «Es algo fundamental, aún estando en la cama e incluso con los pacientes dormidos. Los fisioterapeutas vienen de lunes a viernes y tratan a los pacientes. Es muy importante y se ve de un día para otro. Un paciente que está totalmente paralizado y se queda sin músculo, a la semana le tienes casi de pie. Hacen un trabajo excepcional, es muy importante», subraya, a la vez que argumenta que a partir de la pandemia entraban más fisioterapeutas y actualmente ya es una práctica normal.
La atención de logopedas y también de psicología la tienen los pacientes en planta, pero no dentro de las instalaciones de intensivos. «Nos da rabia pero aquí dentro no tenemos atención psicológica. Sí que podemos contar con un psiquiatra, aunque es distinto», reconoce.
A pesar de lo que se pueda pensar, el perfil del enfermo de UCI es muy diverso. «Tenemos mucha variedad, ya que nos llegan pacientes de postoperatorios complicados, pacientes coronarios... Ponemos muchos marcapasos también y siempre puede haber infecciones respiratorias, aunque se tratan muy bien desde consultas y plantas y llegan menos», advierte. A pesar de todo, el paciente medio se trata de un varón por encima de los setenta años.
En total, este servicio del Hospital de Palencia atendió en 2024 a 685 pacientes con una estancia media de 5,22 días, aunque «algunos pacientes pueden estar un día o dos, y otros, con enfermedad grave o con una sepsis importante, meses». Más de la mitad de los mismos, 340, procedieron de Urgencias, mientras que 159 de plantas de hospitalización y 54 de quirófano o planta de cirugía. «Muchos ingresos los tenemos por marcapasos, también como pacientes coronarios, y la mayor parte de nuestros pacientes llegan desde Urgencias», reconoce la doctora Miriam Prieto y añade que «el hospital depende mucho de la UCI y aquí es cierto que trabajamos mucho».
Más que por la edad, o por la media de años de la población palentina, ella señala que los ingresos son debido «a los factores de riesgo cardiovascular, ya que un infarto se puede dar a los 80 y a los 50 años, eso no depende de la edad, sino de la hipertensión, tabaco, obesidad, sedentarismo, diabetes...».
El número de pacientes ingresados en cuidados intensivos depende de la época del año. «En invierno es peor, sobre todo enero y febrero, que son los meses con más carga asistencial. Este año hemos estado un poco mejor, sí que hemos tenido algo más de gripe A, pero ha estado menos lleno que otros años», analiza.
Afirma que «hace mucho que no tenemos un covid en UCI, ya no adquieren esa gravedad para tener que tenerlos en intensivos» y rememora cómo fue necesario crear más plazas de UVI durante la pandemia «La zona covid estaba en la UCI y los pacientes sin covid estaban en la Rea, también en la octava planta y en una sala de juntas. Es que hubo muchísimos a la vez», agrega.
¿Tienes una suscripción? Inicia sesión
Publicidad
Publicidad
Te puede interesar
Publicidad
Publicidad
Esta funcionalidad es exclusiva para suscriptores.
Reporta un error en esta noticia
Comentar es una ventaja exclusiva para suscriptores
¿Ya eres suscriptor?
Inicia sesiónNecesitas ser suscriptor para poder votar.