La cepa británica está ya detrás del 100% de los contagios en Palencia
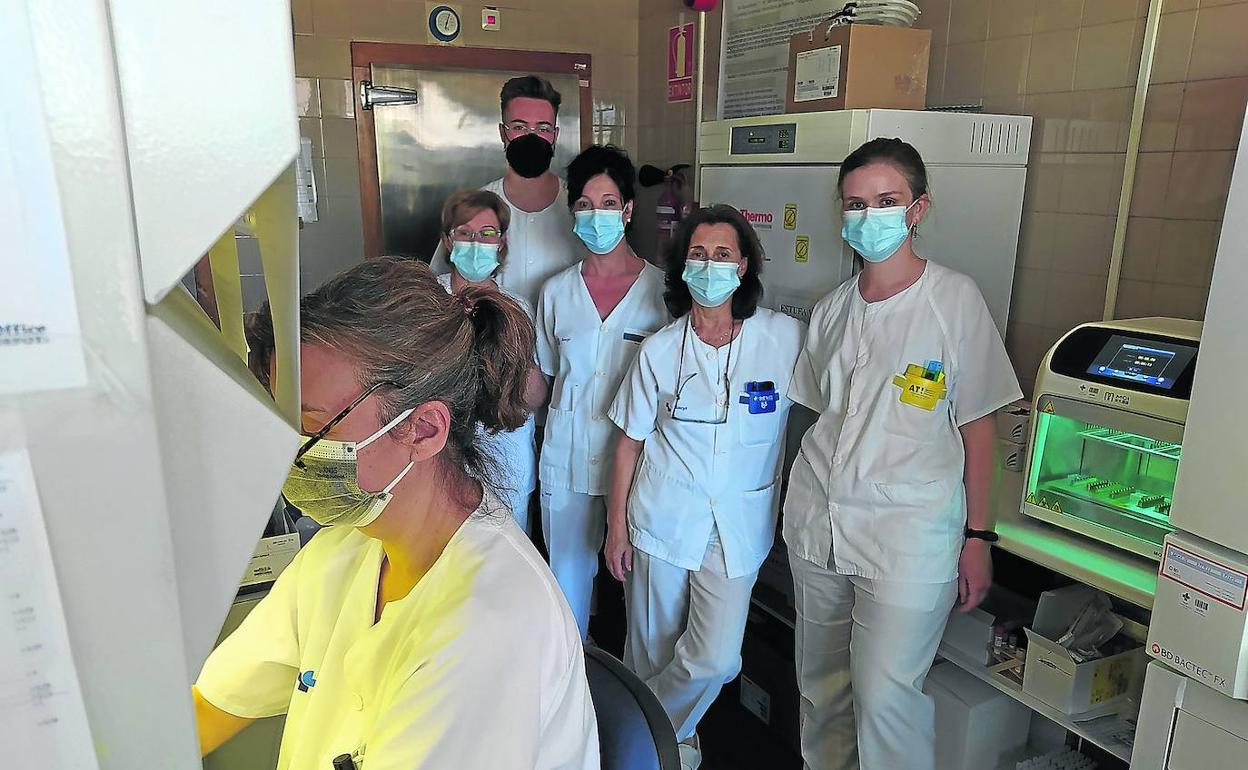
La Unidad de Microbiología del Hospital Río Carrión ha analizado más de 160.000 PCR en seis meses para luchar contra la pandemia
La covid-19, el coronavirus o el SARS-CoV-2 llegaron hace ya más de un año para desbaratarlo todo, ponerlo patas arriba y llenar el mundo de mascarillas y de restricciones. A partir de ese momento, las PCR, los test de antígenos o de anticuerpos se convirtieron en el único arma (junto con las medidas de seguridad) para luchar contra el virus y saber si estabas contagiado o no, si habías estado en contacto con algún positivo o si tenías que guardar cuarentena por seguridad. Ahora mismo, ya existen las vacunas contra la covid, para tratar de recuperar la vida de antes y terminar con esta pandemia, pero las pruebas para detectar el virus siguen siendo completamente esenciales.
La Unidad de Microbiología del Hospital Río Carrión se encarga, las 24 horas del día, de analizar todas las muestras para conocer los positivos y frenar la propagación de la covid. En marzo del año pasado, cuando todo saltó por los aires y dejó de ser como era, el equipo estaba formado por tres microbiólogos y siete técnicos de laboratorio. Ahora mismo cuenta con un microbiólogo más (cuatro en total) y con seis técnicos de covid que apoyan la sección (trece).
Hasta que llegó el virus, se trabajaba en turno de mañana. «Ahora hacemos turnos de mañana, tarde y noche desde la pandemia. Cualquier persona que acude al hospital o que va a Urgencias, hay que hacerle una PCR. Por ejemplo, me he cortado un tendón, me lo cosen y me voy a casa, pero me tienen que anestesiar, ir al quirófano y no puedo entrar si no tengo una PCR. Siempre tiene que haber una persona de nosotros aquí», afirma la jefa de microbiología del Hospital Río Carrión, María Antonia García Castro.
Su trabajo se ha incrementado de tal forma, que han pasado de hacer de 40.000 a 50.000 determinaciones analíticas de microbiología al año, a superar las 160.000 pruebas de PCR en seis meses, ya que antes se realizaban en el Clínico de Valladolid. «Entre junio y diciembre del año pasado, superamos las 160.000 pruebas. Sin duda, ha crecido mucho nuestro trabajo desde que comenzó la pandemia», señala.
Ahora mismo disponen de cinco equipos distintos para analizar las muestras que les llegan. Hace un año, solo tenían dos (se usaban para otro tipo de PCR) porque no necesitaban más. «Podemos determinar el coronavirus con cinco equipos diferentes, unos más grandes y otros más pequeños. Se complementan entre sí, para las dudas, para las situaciones de incertidumbre diagnóstica, Urgencias...», argumenta.
Desde febrero, que existe un centro a nivel regional, las muestras con bastante carga vírica se secuencian para conocer la variante
Una de las máquinas, la que lleva a cabo pruebas de TNA, una parte de la detección genética, ha realizado 94.000 PCR en estos seis meses. Solo una máquina. «Es la Panther, que es de Grifols. Es una máquina que ya estaba en los bancos de sangre y se adaptó para poder realizar muchas determinaciones genéticas de coronavirus y nos ha dado un juego tremendo», reconoce García Castro.
Dentro de las más de 160.000 pruebas realizadas en medio año se incluyen algunas muestras que tanto Zamora como Valladolid derivaron a Palencia en los meses de octubre y noviembre, a la Unidad de Microbiología del Río Carrión, cuando estuvieron más apurados y necesitaron colaboración. «Los días que la máquina no daba problemas y funcionaba bien, podíamos hacer 900 PCR al día. Pero, esto es como un coche, cuando lo llevas muy forzado, tiene averías. Por eso, cada tres días o así pues tenía un parón. Ahora que la máquina hace 150 o 200 en un día da muchos menos problemas», argumenta.
Junto a las PCR, lo que más se ha hecho, sobre todo últimamente, han sido test de antígenos, que se suelen realizar en Atención Primaria. «Hacemos muchos menos. Ahora fundamentalmente para los acompañantes en el momento del parto y en Urgencias, pero de forma puntual», señala. Y los serológicos, tan de moda para saber si se han generado anticuerpos o si se ha tenido la covid sin enterarse, solo se hacen en el hospital «cuando hay una justificación clínica». El resto, los que solicitan personas anónimas para su propia tranquilidad, son de tipo privado.
De todas las pruebas que se llevan a cabo para conocer el alcance de la covid, la única que no se hace en Palencia, es la de reconocer el tipo de cepa del contagio. O dicho de forma más técnica, «la secuenciación, que es un proceso del DNI del virus que tú tienes, que es lo que determina las variantes de coronavirus», argumenta María Antonia García Castro.
Se trata de un proceso complejo, que requiere de personal y equipamiento. Se ha organizado desde febrero una unidad para toda la región, que está en Valladolid (antes se enviaban algunas muestras, las más significativas por algún motivo concreto, a analizar a Majadahonda, punto de referencia a nivel nacional). «Es un centro mixto, que está en la unidad de referencia de gripe del Clínico, donde intervienen también, el Itacyl y la Universidad. Se ha organizado una agrupación cooperativa con gente experta en este campo, que, en absoluto somos nosotros», señala.

Ahí se derivan todas las muestras positivas con una determinada cantidad de virus suficiente para que se pueda trabajar en la secuenciación. Y es que es importante conocer el tipo de covid porque varía la virulencia, la contagiosidad y todo. Las famosas llamadas cepas pueden poner patas arriba una zona concreta, como ya pasó en la tercera ola en Palencia, donde la británica campaba a sus anchas.
«Las últimas publicaciones hablaban de un 50% más de contagiosidad de la británica que la variante nativa y alrededor de un 30% más de virulencia», argumenta García Castro. «La contagiosidad fue mucho mayor y también de brotes hospitalarios, que no se justificaban si no era por una contagiosidad anómala con respecto a lo que habíamos visto antes», continúa.
La llamada cepa nativa, la primera que hemos conocido, está prácticamente desplazada por la cepa británica en Palencia. «El último lote que hemos mandando eran todas británicas. Antes, teníamos alguna de la nativa de vez en cuando y ya, en la última, nada. El último envío, insisto. Todas las semanas mandamos y el 100% del último era cepa británica», reconoce, en referencia a las pruebas enviadas hace ya varios días.
Es muy difícil, imposible, conocer el momento exacto en el que aterrizó aquí porque entonces no se analizaban todas las muestras al enviarse a Madrid. «Alguna de las que mandamos a Majadahonda ya era la cepa británica y yo creo que era finales de diciembre o principios de enero. Y fue a partir de febrero cuando se disparó. Y subimos en semanas, del 40, 50, 60, 70, 90 y ya el 100%», explica.
En Palencia, de momento, no han aparecido más cepas que la nativa y la inglesa. «En las secuenciaciones sí que hemos tenido alguna pequeña mutación menor, pero no implican cambios en la cepa, ni en la virulencia, son mutaciones irrelevantes», añade. Pero, como todo, será cuestión de tiempo que llegue alguna cepa distinta. «Si hay variante brasileña en Asturias, la acabará habiendo en León o en Palencia, eso es inevitable», afirma. De la última semana aún no se conocen los datos, por lo que, hasta el momento, en Palencia solo ha habido la inglesa y la nativa.
«Antes pensábamos que había muchas reinfecciones, pero creo que han sido pocas»
No todas las cepas que van apareciendo, a raíz de la nativa, son más peligrosas que la anterior. Es más, se cree que el virus ha podido llegar a su tope. «Se piensa que el virus podría haber llegado a su máxima capacidad de mutación exitosa, pero solo es una hipótesis que ojalá se cumpla. Los virólogos sí que lo dicen, que creen que se está llegando a la cima de las mutaciones exitosas», señala la jefa de la Unidad de Microbiología, María Antonio García Castro.
Dentro de las nuevas mutaciones que se van desarrollando de la original, hay una centroeuropea, que está en Zamora y en Burgos. «Esa no ha conseguido ni más virulencia ni más contagiosidad que la que teníamos. En algunos casos, las variantes no aportan nada más al virus », afirma.
Después de más de un año de pandemia, con los contagios, los contactos estrechos y las cuarentenas, se van conociendo distintos casos de personas que han dado positivo más de una vez. «Ha habido casos que parecían una reinfección, pero es muy difícil saber en qué casos es una reinfección y en qué casos es una persistencia de un test positivo de laboratorio. Las técnicas de PCR se mantienen positivas durante tiempo, a veces semanas, a veces meses, y lo hemos aprendido hace tiempo», argumenta. «Al principio pensábamos que estaba habiendo más recontagios, pero afortunadamente reinfecciones creo que ha habido pocas», agrega.
Tampoco es fácil conocer si el recontagio, en caso de que haya existido, ha sido por contagiarse de dos variantes distintas del virus. «Habría que haber mandado esas muestras a Majadahonda, que allí la hubieran analizado y conservado y tener una segunda muestra con un segundo contagio. Pero eso se ha podido hacer en pocos casos. Cuando se hacían tantas muestras diarias, era imposible, no hay capacidad de congelación. Y a Madrid solo mandábamos las muestras más interesantes porque estaban sobrepasados», explica, ya que hasta febrero todas las muestras a nivel nacional se analizaban allí.




-k5SB--170x119@Leonoticias.jpg)



Comentar es una ventaja exclusiva para suscriptores
¿Ya eres suscriptor?
Inicia sesiónNecesitas ser suscriptor para poder votar.